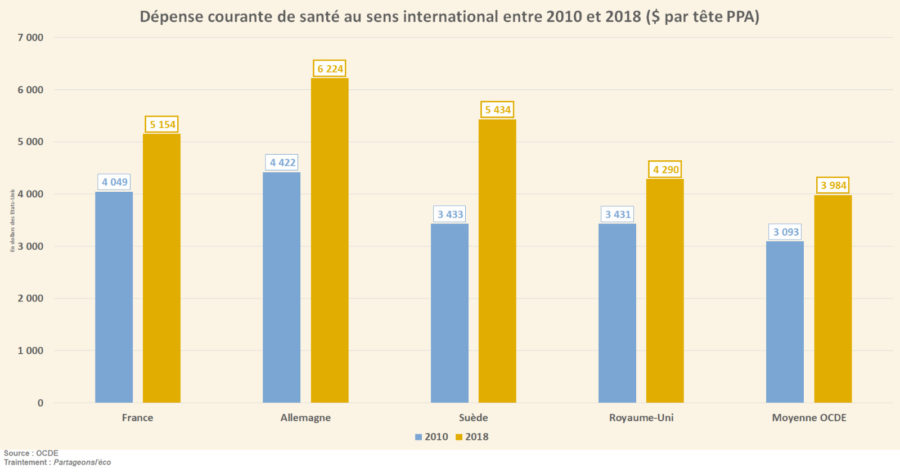
En France en 2018, la dépense courantes de santé au sens international (DCSi) s’élevait à 5 154,1 $ par tête en parité de pouvoir d’achat (PPA[1]). Cela représente un total de 11,3 % du Produit intérieur Brut (PIB). Un montant bien au-dessus de la moyenne des pays de l’OCDE qui s’établissait à 3 984,28 $ par tête en PPA. Pour les pays représentés ci-dessus, les DCSi augmentent tendanciellement. En moyenne, ces dernières croissent autour de 3 à 4 % par an depuis 2010. Un constat relativement homogène, car ces pays conservent des écarts de croissance stables. En revanche, les montants dépensés, en valeur, restent hétérogènes puisque ces pays ont des DCSi bien distinctes.
La DCSi, selon le Ministère des Solidarités et de la Santé, est un agrégat incluant : « la consommation de soins et biens médicaux mais également les dépenses de soins de longue durée, les autres dépenses en faveur des malades, les subventions au système de soins nettes des remises conventionnelles et une partie de la prévention institutionnelle et des coûts de gestion » (« Les dépenses de santé en 2018 » – édition 2019. DREES, coll. Panoramas de la DREES-santé).
Le constat des dépenses courantes de santé très disparates entre des pays plutôt proches peut mener à la question de l’efficacité des différents systèmes de santé.
Pour cette analyse médico-économique, nous retiendront quatre pays : la France, l’Allemagne, le Royaume-Uni et la Suède. Premièrement, il s’agit d’analyser brièvement les systèmes de santé : le modèle Beveridgien, majoritairement présent au Royaume-Uni et dans les pays Scandinaves, est un système centralisé et assistanciel. Le système de santé Français et Allemand, Bismarckien, est quant à lui assurantiel et décentralisé, à gestion paritaire et non pas uniquement Etatique.
L’institut de Recherche et de Documentation en Economie de la Santé (IRDES) a développé plusieurs indicateurs qui permettent de comparer, avec des points allant de 0 à 5, les systèmes de santé. En outre, cela peut nous permettre d’essayer d’intérpréter leur efficacité. Dans ces indicateurs, nous retrouvons le contrôle des coûts, la réponse immédiate aux soins, l’accessibilité aux soins et la qualité.
Il est observé que les modèles de santé fondés sur le système Beveridgien sont ceux qui admettent un meilleur contrôle des coûts. En effet, ce sont des systèmes de gatekeeping (effet d’entonnoir, de filtre) qui sont importants pour limiter la liberté des patients à aller voir un médecin spécialisé sans prescription d’un généraliste. À l’inverse, la France et l’Allemagne ont un cost-containment relativement faible. Cela explique donc les montants dans la DSCi. De fait, la réactivité immédiate aux soins est plus élevée dans les pays qui autorisent une grande liberté aux patients. En effet, ils ne rencontrent pas d’entraves pour aller voir directement un spécialiste (moins de gatekeeping). Concernant l’accessibilité aux soins (en termes de temps ou de budget), cette dimension est également meilleure pour les pays basés sur le modèle Bismarckien. Pour finir, sur le graphique présenté plus haut, la Suède attribue un montant par habitant, dépensé dans la santé, supérieur à celui de la France. Ceci peut s’expliquer par le fait que la Suède dispose d’une très bonne qualité de soins, équivalente à celle de la France.
Néanmoins, on peut difficilement conclure sur l’efficacité directe d’un modèle de santé. Effectivement, de nombreux autres paramètres sont à considérer. En revanche, le détail de ces quatre indicateurs nous permet d’ores et déjà de comprendre pourquoi, sur le plan international, certains pays de l’OCDE ont des dépenses courantes de santé bien plus élevées que d’autres ; et ce uniquement sur la base de la construction d’un modèle de santé.
Lucas Prutki
Bibliographie
– « Les dépenses de santé en 2018 » – édition 2019. DREES, coll. Panoramas de la DREES-santé.
– « Les dépenses de santé depuis 1950 » – numéro 1017, édition 2017. DREES, coll. Panoramas de la DREES-santé.
– « Les dépenses de santé en 2018, Résultats des comptes de la santé » – édition 2019. DREES, coll. Panoramas de la DREES-santé.
– « Les dépenses de santé » – 2020. INSEE, coll INSEE Références.
– « Are Health Problems Systemic ? Politics of Access and Choice under Beveridge and Bismarck Systems » – 2009. IRDES, working paper.
– « Cours d’Econométrie de la Santé » – 2020. Hélène Huber Yahi, Master 1 Econométrie Statistiques, Université Paris 1 Panthéon-Sorbonne.
[1] Raisonner en parité de pouvoir d’achat permet de comparer les dépenses de santé, en effaçant les différences de niveaux de vie entre les pays.